Kodade virvendusarütmiaga patsientide antikoagulantravi ning sotsiaal- ja tervishoiuteenuste kasutamine Soomes
Otsese toimega suukaudseid antikoagulante (OSAK) ja varfariini kasutatakse mittevalvulaarse kodade virvendusarütmiaga (KVA) patsientide insuldiprofülaktikas, kuid seni on tehtud vähe igapäevase meditsiinipraktika andmetel põhinevaid uuringuid antikoagulante kasutavate Soome KVA-patsientidega.
Autorid
Antti Rissanen
riigiteaduste magister, konsultant, Nordic Healthcare Group Oy
Fredrik Herse
kaubandusteaduste magister, vanempartner, Nordic Healthcare Group Oy
Jari Rossi
filosoofiadoktor, dotsent, meditsiiniekspert Bayer Oy
Niina Säävuori
tervishoiuökonoomika valdkonna juht, Bayer Oy
Risto O. Roine
neuroloogia emeriitprofessor, ülemarst, Turu Ülikooli Keskhaigla ja Turu Ülikool
Sami Pakarinen
meditsiinidoktor, ravijuhi asetäitja, HUS, Helsingi Ülikooli Keskhaigla
Analüüsisime registriandmete põhjal antikoagulantravi saavate KVA-patsientide sotsiaal- ja tervishoiuteenuste ja ravimite kasutamist ning patsiendiprofiili. Samuti analüüsisime ravimite lõikes sotsiaal- ja tervishoiuteenuste kasutamist ning kulusid, insuldist ja seedetrakti verejooksudest tingitud eriarsti- ja perearstivisiitide ning haiglapäevade arvu KVA-patsientidel, kes olid kasutanud vähemalt aasta aega sama antikoagulanti.
Tulemustest selgus, et varfariini ja apiksabaani ordineeritakse keskmisest vanematele ja suurema riskiga patsientidele sagedamini kui teisi antikoagulante. Kodade virvendusarütmiaga patsientide sotsiaal- ja tervishoiuteenuste kulud olid 2018. aastal kokku ligi kaks miljardit eurot. Kõrvaltoimed, mille tõttu KVA-patsiendid kasutasid kõige rohkem sotsiaal- ja tervishoiuteenuseid, olid insuldid ja insuldi tüsistused.
Uuringu põhjal sai järeldada, et kodade virvendusarütmiaga patsientide ravi on ühiskonnale kulukas ning OSAK-eid ja varfariini tarvitavate patsientide vahel on erinevusi patsiendiprofiilis, sotsiaal- ja tervishoiuteenuste kasutuses ning kuludes.
Soome KVA-patsientide anti-koagulantravi käsitlevaid uuringuid on seni tehtud vähe
Õigesti tehtud antikoagulantravi on oluline KVA-ga patsiendi prognoosi seisukohast (1). Viimastel aastatel on OSAK-id (rivaroksabaan, apiksabaan, dabigatraaneteksilaat ja edoksabaan) tõrjunud KVA-patsientide insuldiprofülaktikas varfariini tagaplaanile. 2018. aastal kompenseeriti varfariinravi umbes 105 000 patsiendil, samas kui OSAK-i kasutamine hüvitati 140 000 patsiendil (2).
Seni on tehtud vähe uuringuid Soome KVA-patsientidega, kes kasutavad antikoagulante. Registripõhistes uuringutes on jälgitud KVA-ga patsientide antikoagulantide kasutamise muutusi ning KVA-patsientide sotsiaal- ja tervishoiuteenuste kasutamist pärast tüsistust (3, 4).
Lisaks sellele on registripõhiselt hinnatud varfariini saavate patsientide ravi ja tüsistuste tekkeriske: FinWAF-uuringu järgi on tromboosi- ja verejooksuriski ennetamisel eelkõige oluline, et patsiendi INR püsiks terapeutilises vahemikus (5). Patsientidel, kelle INR püsis terapeutilises vahemikus enam kui 80%-l mõõtmistest, oli poole väiksem suremus südame- ja veresoonkonnahaigustesse ning kolmandiku võrra väiksem müokardiinfarkti tekkerisk kui patsientidel, kellel INR oli terapeutilises vahemikus 60–70%-l mõõtmistest (5). OSAK-ite kohta ei ole analoogset registripõhist uuringut tehtud.
Siinne uuring käsitleb Soome Tervise ja Heaolu Instituudi (THL) Hilmo, Avohilmo ja SosiaaliHilmo registrite andmete põhjal kodade virvendusarütmiaga patsientide antikoagulantravi varfariini ja OSAK-itega, patsiendiprofiili ja sotsiaal- ning tervishoiuteenuste kasutamist. Hilmo registrid on riiklikud sotsiaal- ja tervishoiuvaldkonna andmekogumis- ja aruandlussüsteemid, kuhu kogutakse andmed sotsiaal- ja tervishoiuteenuste kasutamise, haiglaravi ja ravipraktika kohta (6). Nende alus on teenuseosutajate elektroonilistest süsteemidest kogutud ravi- ja hooldusarved.
Materjal ja meetodid
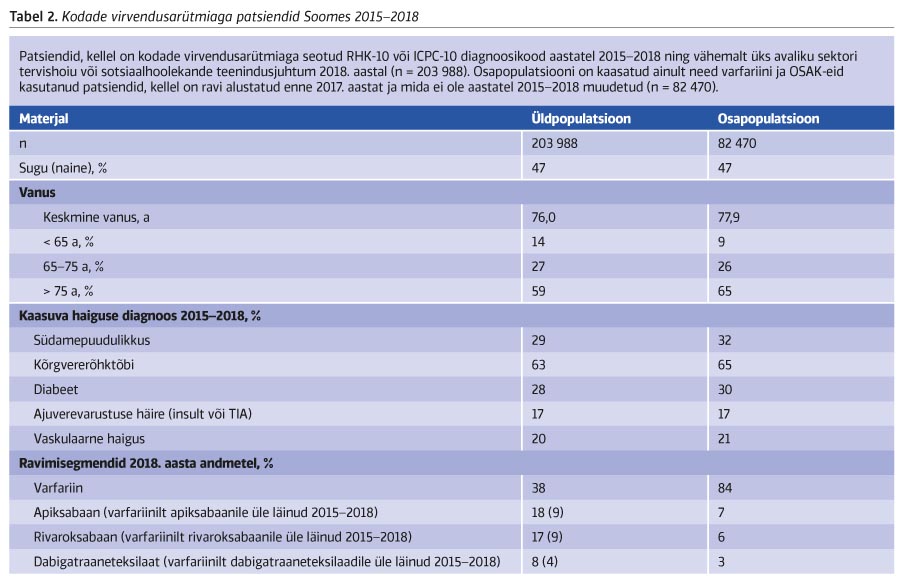
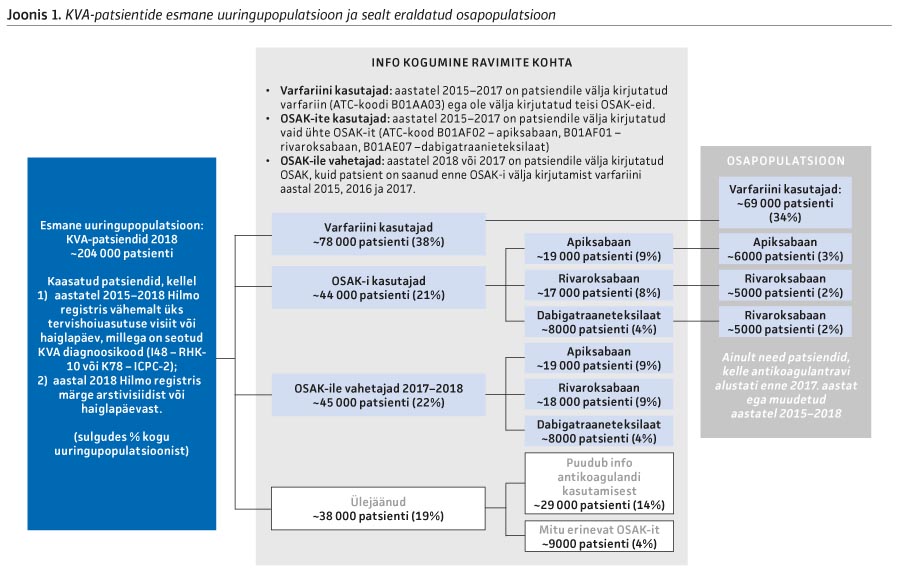
Esmasesse uuringupopulatsiooni kaasati 203 988 kodade virvendusarütmiaga Soome patsienti, kellel oli aastatel 2015–2018 Hilmo registrites vähemalt üks avaliku sektori tervishoiuasutuse visiit või haiglapäev, millega oli seotud kodade virvendusarütmiale viitav RHK-10 (I48) või ICPC-2 (K78) diagnoosikood. Peale selle pidi patsiendil olema Hilmo registrisse kantud teenusejuhtum 2018. aastal, millega tagati, et patsient oli kõnealusel aastal elus (vt joonis 1).
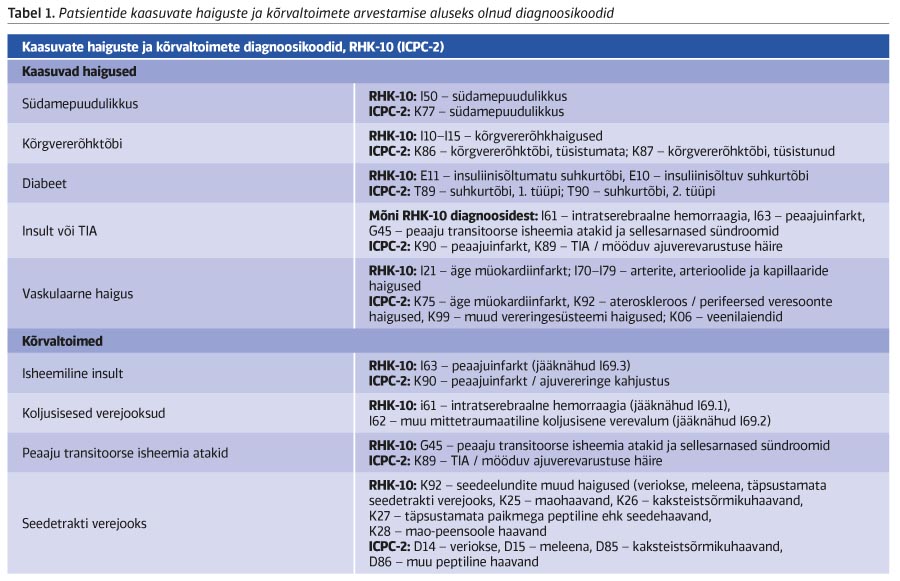
Patsientide kohta valiti põhiandmetena välja sugu, vanus (2018. aasta viimase Hilmo sissekande ajal) ning teatud kaasuvad haigused (vt tabel 1). Patsientide kaasuvate haiguste kindlakstegemisel lähtuti registriandmetest – kui patsiendil oli aastatel 2015–2018 vähemalt ühes visiidi või haiglapäeva sissekandes haigusele viitav diagnoosikood (vt tabel 1), siis tõlgendasime seda kui fakti, et patsiendil on vastav kaasuv haigus. Nende andmete põhjal arvutati patsientide insuldiriski kirjeldav CHA2DS2-VASc-i skoor (7).
Patsiendi kasutatavad ravimid leiti AvoHilmo registris olevate ravimiretseptide ATC-koodide põhjal. Ravimitest võeti selles uuringus vaatluse alla enim kasutatud antikoagulandid (varfariin, apiksabaan, rivaroksabaan ja dabigatraaneteksilaat). Edoksabaan jäeti uuringust välja kasutajate vähesuse tõttu.
Retseptide alusel jagasime patsiendid kolme rühma:
1) varfariini kasutajad (varfariini retsept 2015–2017 ilma muude antikoagulantide retseptideta samal perioodil);
2) OSAK-ite kasutajad (apiksabaani, rivaroksabaani või dabigatraaneteksilaadi retsept 2015–2017 ilma muude antikoagulantide retseptideta samal perioodil);
3) OSAK-ile üle läinud kasutajad (esimene apiksabaani, rivaroksabaani või dabigat-raaneteksilaadi retsept 2017 või 2018 ja sellele eelnev varfariini retsept 2015, 2016 või 2017) (vt joonis 1).
Eraldasime esmasest uuringupopulatsioonist osapopulatsiooni (n = 82 470), kuhu kuulusid kõik varfariini või OSAK-eid kasutanud KVA-patsiendid, kelle ravi oli alustatud enne 2017. aastat ja ravis ei olnud toimunud muutusi aastatel 2015–2018 (vt joonis 1). Eraldamine võimaldas vaadelda kaasuvaid haigusi ja teenusekasutust ravimite lõikes patsientidel, kes olid kasutanud sama ravimit vähemalt aasta enne baasaastat 2018.
Patsientide kohta koguti kokku kõik eriarsti- ja perearstivisiidid, haiglapäevad ning koduhooldus- ja järelraviteenuse kasutamise andmed. Sotsiaal- ja tervishoiuteenuse kasutamise hinnangulised iga-aastased kulud arvutati korrutades voodipäevade ja visiitide arvud nende ühikukuludega 2018. aasta rahalise väärtuse järgi (8). Algmaterjali põhjal arvutasime kõigi kodade virvendusarütmiaga patsientide iga-aastased avaliku sektori sotsiaal- ja tervishoiuteenuste hinnangulised kulud.
Eraldi vaatlesime insuldist (ajuverejooks, ajuinfarkt, transitoorne isheemiline atakk (TIA), insuldi tüsistused) ja seedetrakti verejooksudest tulenevat teenusekasutust. Insuldi ja seedetrakti verejooksudega seotud teenusekasutus identifitseeriti Hilmo registritest diagnoosikoodi abil. Patsiendi teenusekasutus tõlgendati insuldist või seedetrakti verejooksust tulenevaks juhul, kui tal oli 2018. aasta visiidi- või haiglapäeva sissekannetes nendele viitav diagnoosikood (vt tabel 1).
Diagnooside osas ei piirdutud põhidiagnoosidega, sest meie eesmärk oli kirjeldada kõrvaltoimetest tingitud kogu teenusekasutust tervikuna. Uuringu statistiliste meetoditena kasutati sagedusjaotusi, keskmisi ja suhtelisi osamäärasid.
Tulemused
Esmase uuringupopulatsiooni ja sellest eraldatud osapopulatsiooni patsiendiprofiilid ja raviandmed on esitatud tabelis 2. Patsientide keskmine vanus oli 76 aastat ja osapopulatsioonil 77,9 aastat.
2018. aastal sai 38% patsientidest varfariinravi. Apiksabaani või rivaroksabaani kasutas kumbagi umbes viiendik patsientidest (vt tabel 2). 19% patsientide kohta ei õnnestunud leida infot kasutatava antikoagulandi kohta, sest registris puudus vastav sissekanne antikogulandi retsepti kohta. Lisaks oli patsientide hulgas selliseid, kellele oli Hilmo registri andmetel aasta jooksul välja kirjutatud mitme erineva OSAK-i retsepte.
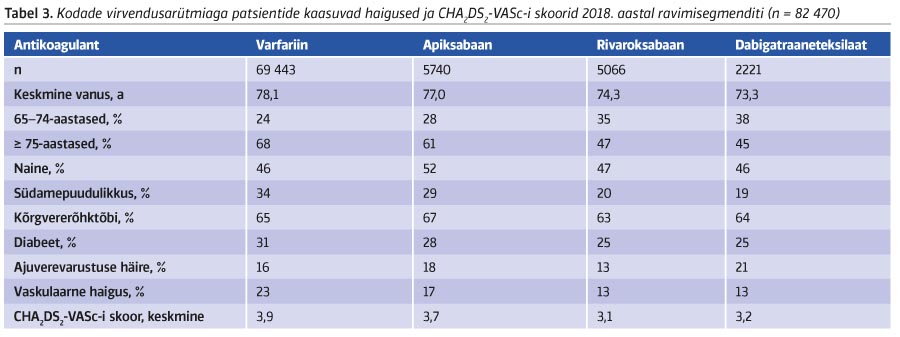
Tabelis 3 on patsiendiprofiilid esitatud ravimite lõikes. Varfariini ja apiksabaani kasutajad olid keskmisest vanemad ja keskmisest suuremate CHA2DS2-VASc-i skooridega kui rivaroksabaani või dabigatraaneteksilaadi kasutajad. Kõigis ravimisegmentides oli CHA2DS2-VASc-i skoor keskmiselt 3 või rohkem.
Enim esinev kaasuv haigus kõigis segmentides oli kõrgvererõhktõbi (vt tabel 3). Teisel kohal oli kaasuvatest haigustest varfariini või apiksabaani kasutajatel südamepuudulikkus ja rivaroksabaani või dabigatraaneteksilaadi kasutajatel diabeet.
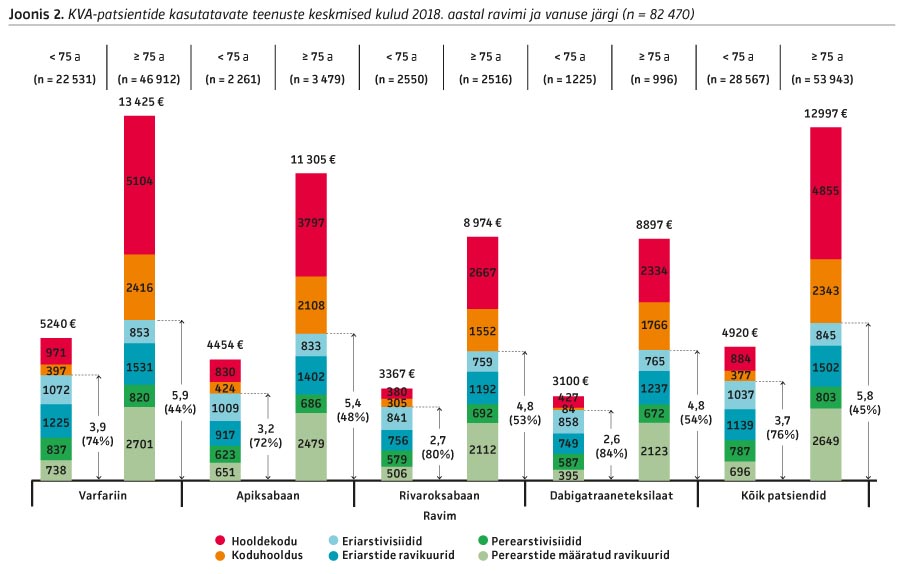
Vanusegrupiti oli kodade virvendusarütmiaga patsientide sotsiaal- ja tervishoiuteenuse kuludes märkimisväärseid erinevusi: alla 75-aastastel olid teenusekasutuse kogukulud keskmiselt 4900 eurot ja üle 75-aastastel umbes 13 000 eurot (vt joonis 2). Üle 75-aastaste sotsiaal- ja tervishoiuteenuse kulud olid kõigi ravimite korral ligi 2,5 korda suuremad kui alla 75-aastastel. Kodade virvendusarütmiaga patsientide sotsiaal- ja tervishoiuteenuste kulud olid 2018. aastal kokku ligi kaks miljardit eurot.
Üle 75-aastastel olid märkimisväärselt kasvanud sotsiaalteenuste kulud ja nende osakaal kogukuludest oli kõigis ravimisegmentides umbes pool (vt joonis 2). Alla 75-aastastel moodustasid sotsiaalteenuste kulud umbes veerandi kogukuludest.
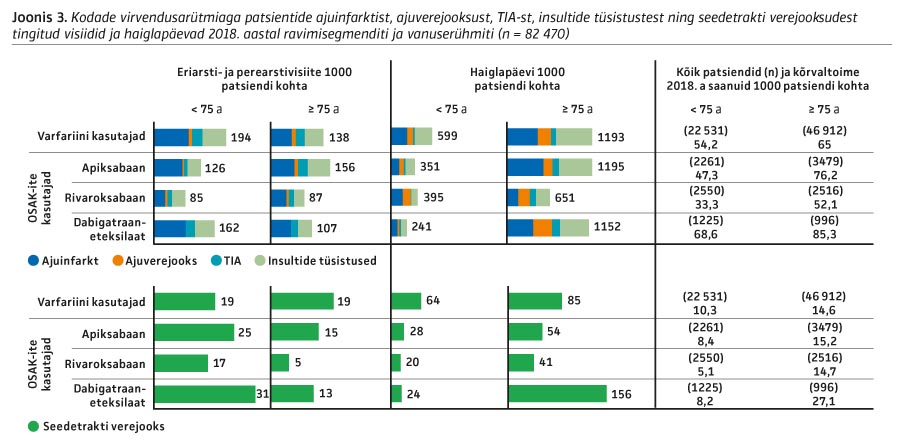
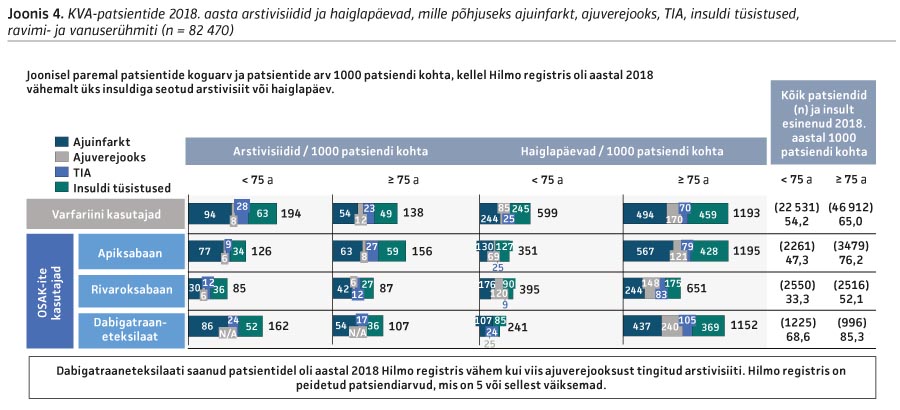
Kõigi ravimite korral (välja arvatud alla 75-aastased rivaroksabaani kasutajad) oli enim eriarsti- ja perearstivisiite tingitud insultidest (vt joonis 3 ja joonis 4). Kodade virvendusarütmiaga patsiendid kasutasid ka palju insulditüsistuste järelraviga seotud sotsiaal- ja tervishoiuteenuseid.
Insuldist tulenenud eriarsti- ja perearstivisiite oli alla 75-aastastel patsientide arvuga suhestatult enim varfariini kasutajatel ja vähim rivaroksabaani kasutajatel. Üle 75-aastastel oli insuldist tulenenud visiite kõige rohkem apiksabaani kasutajatel.
Alla 75-aastastel oli seedetrakti verejooksuga seotud eriarsti- ja perearstivisiite patsientide arvuga suhestatult enim dabigatraaneteksilaadi kasutajatel ja vähim rivaroksabaani kasutajatel (vt joonis 3). Üle 75-aastastel oli vastavaid visiite enim varfariini kasutajatel ja vähim rivaroksabaani kasutajatel. Seedetrakti verejooksuga seotud haiglapäevi oli alla 75-aastastel kõige rohkem varfariini kasutajatel, üle 75-aastastel aga dabigatraaneteksilaadi kasutajatel.
Osapopulatsioonis vaadeldi ka OSAK-ite annuse suurust vanuserühmiti. Alla 75-aastastest tarvitas vähendatud ravimiannust 4% apiksabaani kasutajatest (tavaannus 5 mg, vähendatud annus 2,5 mg), 6% rivaroksabaani kasutajatest (tavaannus 20 mg, vähendatud annus ≤ 15 mg) ja 7% dabigatraaneteksilaadi kasutajatest (tavaannus 150 mg, vähendatud annus ≤ 110 mg). Üle 75-aastastest kasutas vähendatud apiksabaaniannust 44% patsientidest, vähendatud rivaroksabaaniannust 28% patsientidest ja vähendatud dabigatraaneteksilaadiannust 69% kasutajatest.
Arutelu
See on esimene meditsiinilise igapäevapraktika andmetel põhinev uuring varfariini ja OSAK-eid kasutavate kodade virvendusarütmiaga patsientide patsiendiprofiilide ja teenusekasutuste kohta Soomes. Uuringu põhipopulatsiooni abil analüüsiti KVA-patsientide ravi, profiili ning avalike sotsiaal- ja tervishoiuteenuste kasutamise kogukulusid aastal 2018. Põhipopulatsioonist eraldatud osapopulatsiooni abil vaatlesime vanuse ja antikoagulantravi alusel patsientide teenusekasutust ja kulusid ning insultidest ja seedetrakti verejooksudest tulenevate eriarsti- ja perearstivisiitide ning haiglapäevade arvu.
Kodade virvendusarütmiaga patsientide ravi toob ühiskonnale kaasa märkimisväärseid kulusid. Eriarsti- ja perearstivisiitide, haiglapäevade ning hooldekodude ja koduhoolduse kulud olid põhipopulatsiooni arvestuses KVA-patsientidel 2018. aastal kokku ligi kaks miljardit eurot. Rohkem kui aasta aega sama antikoagulanti kasutanud üle 75-aastase kodade virvendusarütmiaga patsiendi keskmised teenusekulud olid üle 13 000 euro. See on umbes 3000 eurot rohkem kui sama vanal soomlasel keskmiselt (9).
Varasemad uuringud on näidanud, et ravikulusid suurendab märkimisväärselt eelkõige ajuinfarkt: ajuinfarktile järgnenud aastal olid patsientide keskmised kulud eelnimetatud teenuste eest umbes 39 000 eurot (4).
Müügiloauuringutes on otseseid antikoagulante võrreldud varfariiniga, kuid uuringute erineva ülesehituse ja III faasi uuringutesse kaastatud patsientide erinevate tromboosi- ja verejooksuriskide tõttu on OSAK-eid üksteisega keeruline võrrelda (10, 11, 12, 13, 14). Meie uuring näitab, et Soomes kirjutatakse igapäevases meditsiinipraktikas eri antikoagulante välja teistsugustele patsiendirühmadele, kui olid müügiloauuringutes: varfariini ja apiksabaani ordineeritakse keskmisest vanematele ja suurema riskiga patsientidele sagedamini kui rivaroksabaani ja dabigatraaneteksilaati.
Meie põhitähelepaneku järgi on eri antikoagulantidega ravitavate patsiendirühmade vahel erinevusi patsiendiprofiilis, teenusekasutustes tervikuna ja kõrvaltoimetega seotud teenusekasutuses. Kogutud andmete põhjal ei ole aga võimalik teha otseseid järeldusi, sest analüüsitud ravimeid kasutavate patsientide profiilid on erinevad. Selle põhjuseks võivad olla patsiendispetsiifilised argumendid ravimi valikul.
Uurimuse olulisemad kitsaskohad on seotud uuritava populatsiooni kitsendamisega. On võimalik, et kuna osapopulatsioon piirdus kindlakskujunenud antikoagulantide kasutajatega, on meie materjali hulka sattunud patsiente, kellel ravimi kasutamisega seotud kõrvaltoimeid on võrdlemisi vähe. Sinna sattumine võib puudutada eeskätt varfariini kasutavaid patsiente.
Eriarsti- ja perearstivisiitide ning haiglapäevade arvu analüüs hõlmab patsiendi kõiki haigusjuhtumeid, kus on märgitud insuldi või seedetraktiverejooksuga seondatav diagnoosikood. Visiitide ja haiglapäevade arvudest ei saa teha järeldusi insultide ja seedetraktiverejooksude esinemissageduse kohta. Hilmo registrite andmetes võib olla ka ebatäpsusi tulenevalt registrite piirangutest ja võimalik, et ka erinevast sissekannete tegemise praktikast.
Kasutatud ravimite leidmiseks kasutasime AvoHilmosse kantud retseptide andmeid. Nagu teistegi registripõhiste uuringute korral, ei saa ka siin andmete põhjal järeldada, kas patsient on temale kirjutatud ravimi ära kasutanud. Materjal ei anna vastust ka sellele, kui kaua on eri ravimeid tarvitavad patsiendid kodade virvendusarütmiat keskmiselt põdenud.
Meie tulemused rõhutavad vajadust teha lisauuringuid, et analüüsida, kuidas KVA-patsiendid kasutavad erinevaid antikoagulante, ning nende sobivust suure insuldiriskiga KVA-patsientidele.
Uuringu läbiviimist Soomes toetas rahaliselt Bayer Oy.
Originaalpublikatsioon ilmus ajakirjas Suomen Lääkarilehti: Rissanen A, Herse F, Rossi J et al. Eteisvärinää sairastavien potilaiden antikoagulaatiohoito ja palveluiden käyttö Suomessa Lääkarilehti 21/2021; 76: 1329–1336.
Artikli ilmumist toetas Bayer OÜ
Kasutatud kirjandus
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Eteisvärinä. Käypä hoito -suositus 9.6.2017. www.kaypahoito.fi
- Fimea & Kela. Suomen lääketilasto 2018. Helsinki 2019.
- Hellman T, Salo H, Kulathinal S ym. Oraalisten antikoagulanttien käyttö eteisvärinäpotilailla vuosina 2015–2017 – rekisteritutkimus. Suom Lääkäril 2020; 47: 2531-5.
- Linna M, Keto J, Piuhola J ym. Eteisvärinäpotilaan sosiaali- ja terveydenhuoltopalvelujen käyttö komplikaation jälkeen. Suom Lääkäril 2017; 35: 1856-61.
- Lehto M, Niiranen J, Korhonen P ym. Quality of warfarin therapy and risk of stroke, bleeding, and mortality among patients with atrial fibrillation: results from the nationwide FinWAF Registry. Pharmacoepidem Dr S 2017; 26: 657-65.
- Terveyden ja hyvinvoinnin laitos. Hilmo. Sosiaali- ja terveydenhuollon hoitoilmoitus 2020. Määrittelyt ja ohjeistus. Voimassa 1.1.2020 alkaen. www.julkari.fi/handle/10024/138288
- Lip GYH, Nieuwlaat R, Pisters R ym. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest 2010; 137: 263-72.
- Kapiainen S, Väisänen A, Haula T. Terveyden- ja sosiaalihuollon yksikkökustannukset Suomessa vuonna 2011. Terveyden ja hyvinvoinnin laitos, Raportti 3/2014.
- Ahtiainen H. Kuuden suurimman kaupungin vanhusten sosiaali- ja terveyspalveluiden kustannusvertailu vuonna 2018. Kuusikkotyöryhmän julkaisusarja 4/2019.
- Camm AJ, Fox KAA, Peterson E. Challenges in comparing the non-vitamin K antagonist oral anticoagulants for atrial fibrillation-related stroke prevention. Europace 2018; 20: 1–11.